В чем проявляется хроническая правожелудочковая недостаточность
Правожелудочковая недостаточность
Сердечная недостаточность — это нарушения в работе мышц сердца. Чаще всего диагностируется левожелудочковая недостаточность. Но если нарушения касаются малого круга кровообращения, то в этом случае имеет место правожелудочковая недостаточность. Такой синдром очень опасен. Пациенту нужна неотложная терапевтическая помощь.
Причины возникновения правожелудочковой недостаточности
Механизм развития правожелудочковой недостаточности связан с такими изменениями:
- легочной гипертензией, которая дает высокую нагрузку на правый желудочек. Он является более слабым, потому левожелудочковая недостаточность в таком случае не возникает;
- характерно уменьшение притока крови к левому желудочку, что ведет к повышению нагрузки на правый;
- бронхоспазм приводит к тому, что поток крови находит новые пути (справа налево) и создает нагрузку на правый желудочек.
Причины хронической сердечной недостаточности.
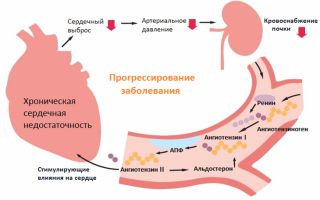
То есть патогенез синдрома включает в себя повышение нагрузки на желудочек и уменьшение просвета сосудов. Факторы, по которым возникает синдром, могут отличаться в зависимости от того, в острой или хронической стадии он находится.
Хроническая стадия
- Разнообразные серьезные нарушения системы дыхания.
- Патологии позвоночника или мышечной системы, которые приводят к ограничению движений грудной клетки.
- Нарушение гемодинамики в малом круге, которое может быть связано с внутренним или внешним сдавливанием.
- Наличие врожденного порока сердца или конструктивного перикардита.
- Ожирение, которое ограничивает движения диафрагмы.
Острая стадия
- Отрыв массивного тромба в легочной артерии.
- Клапанный пневмоторакс.
- Сильный, долго не купируемый, приступ бронхиальной астмы.
- Острая обширная пневмония.
- Миокардит.
- Инфаркт тканей миокарда в правом желудочке, или левом с влиянием на правый.
- Повреждения межжелудочковой перегородки.
Симптомы
Проявления правожелудочковой сердечной недостаточности начинаются с того, что появляются признаки застоя малого круга кровообращения и являются неизменными.
- тахикардия;
- понижение давления;
- одышка, ощущение нехватки воздуха;
- боль в грудной клетке, воспринимаемая как давление;
- снижение температуры кожи;
- синюшность конечностей и носогубного треугольника;
- яремные вены становятся заметны, наблюдается их пульсация;
- возможен обморок;
- может возникнуть отек легкого.
Механизм развития недостаточности подразумевает усиление симптоматики. Подключается клиника застоя крови в большом круге, которой обычно сопровождается левожелудочковая недостаточность:
- появляются боли в правом подреберье из-за увеличения печени;
- отекают ноги, а в более тяжелых случаях, и брюшная стенка;
- развиваются асцит и гидроторакс;
- нарушается гемодинамика в почках, что может вызвать серьезные осложнения;
- снижается количество вырабатываемой мочи.
Пациенту с таким симптомами требуется неотложная медицинская помощь.
Возможные виды
Существует несколько классификаций сердечной недостаточности. По характеру течения различают острый и хронический синдром.
- Острая правожелудочковая недостаточность имеет выраженные признаки. Механизм ее развития быстрый, а клиника течения обычно крайне тяжелая. Лечение такой формы не всегда возможно. Часто заканчивается летальным исходом. Острая форма может проявиться в виде отека легких. Но гораздо чаще встречается левожелудочковая недостаточность.
- Хроническая правожелудочковая недостаточность имеет более мягкий и продолжительный механизм развития.
По степени тяжести выделяют четыре вида:
- I — отсутствуют внешние симптомы недостаточности;
- II — наблюдаются небольшие хрипы, слабая степень;
- III — растет количество хрипов, более выраженная степень;
- IV — очень низкое давление, кардиогенный шок.
Есть еще одна классификация, которая делит механизм развития синдрома на три стадии:
- HI — скрытая стадия. Физическая нагрузка вызывает одышку и сердцебиение. Снижается общая трудоспособность. Показатели гемодинамики в состоянии покоя не нарушены.
- HII — нарушение гемодинамики наблюдается уже при незначительных нагрузках, а иногда и в состоянии покоя. Делится на два периода:
- HIIA — при небольших физических нагрузках появляется одышка. Присутствуют проявления застоя в малом круге кровообращения: сухой кашель, наличие влажных хрипов и крепитации, случается кровохарканье. Ощущается сердцебиение и перебои в работе сердца. Вечерами начинают появляться нарушения большого круга кровообращения: незначительные отеки и увеличение печени. Трудоспособность резко падает.
- HIIB — одышка возникает уже в покое. Все симптомы резко усиливаются. Появляются длительные боли, выраженная синюшность тканей, сердечная мышца работает с перебоями. Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.
- HIII — конечная стадия, которая не поддается лечению. Синдром вызывает необратимые изменения во внутренних органах. Нарушается обмен веществ, что приводит к полному истощению пациента.
Диагностика
Важными диагностическими критериями для определения правожелудочковой недостаточности являются:
- изменения при объективном осмотре;
- расширение границ сердца;
- систолический шум, который усиливается на вдохе;
- тахикардия;
- слабый пульс;
- изменения в электрокардиограмме;
- характерно затемнение на рентгене.
Если больному назначено серьезное лечение, то может понадобиться дополнительная диагностика:
- проба 6-минутной ходьбы;
- эхо-КГ;
- измерение давления в легочной артерии;
- доплер;
- КТ и МРТ;
- мониторинг работы правого желудочка.
Также должна быть проведена дифференциальная диагностика с тяжелыми заболеваниями легких, которые могут иметь сходный механизм развития.
Лечение
Неотложная медицинская помощь должна быть оказана пациентам, если присутствует право- или левожелудочковая недостаточность. Терапевтические мероприятия направлены на устранение симптомов и лечение основного заболевания. Если синдром находится в острой стадии, то необходимо немедленно убрать причину. Первая помощь должна быть оказана как можно быстрее:
- ликвидировать тромб из легочной артерии;
- снизить легочное давление ганглиоблокаторами и эуфиллином;
- устранить шоковое состояния внутривенным вливанием растворов;
- назначить антибиотики при пневмонии;
- восстановить кровоток при инфаркте;
- купировать приступ бронхиальной астмы кортикостероидами;
- дренировать плевральную полость при пневмотораксе.
Если синдром приобрел хроническое течение, то лечение может быть следующим:
- неотложная терапия мочегонными препаратами — это позволит снизить застойные явления;
- антигипертензивная терапия легочной артерии:
- антагонисты кальциевых каналов;
- ингибиторы ангиотензин-превращающего фермента;
- нитраты;
- адреноблокаторы.
- сердечные гликозиды — помощь при мерцательной аритмии;
- оперативное вмешательство по устранению порока, возможна пересадка сердца. В этом случае прийти на помощь может только кардиохирургическая клиника.
Прогнозы по течению заболевания
Синдром недостаточности правого желудочка часто заканчивается неблагоприятно. Если вовремя не была оказана неотложная первая помощь, пациент может погибнуть. Но купированный приступ все равно оказывает отрицательное влияние на организм и вызывает осложнения. Это связано с недостаточным кровоснабжением других органов и систем, к чему приводит патогенез заболевания. В них происходят необратимые изменения.
Если начата неотложная медицинская помощь пациенту, имеющему синдром недостаточности малого круга кровообращения, можно значительно продлить ему жизнь и улучшить ее качество. И, хотя нередко прогноз данного заболевания неблагоприятный, современная медицина дает шанс чувствовать себя лучше.
Правожелудочковая недостаточность: виды, причины, симптомы, диагностика и лечение
Правожелудочковая недостаточность встречается гораздо реже левожелудочковой, но представляет не меньшую опасность для здоровья больного. В результате нарушения тока крови в малом круге кровообращения развиваются серьезные осложнения, которые требуют срочной медицинской помощи. Прогноз при патологии чаще неблагоприятный, но его можно улучшить правильным лечением.
Особенности патологии
Правожелудочковой недостаточностью является патология, для которой характерно снижение функций правого желудочка сердца. Это происходит, если мышечная ткань правого отдела подверглась повреждению или при тяжелых патологиях бронхов и легких.
Нормальная работа камер сердца зависит от поочередных сокращений, при этом происходит движение крови к правым отделам, после этого к легким, и после насыщения в альвеолах кислородом кровь поступает в левую часть сердца.
В связи с патологическими процессами в артериальных сосудах, тканях легких или сердечной мышце кровь не полностью выходит из правого предсердия в легочное артерию, из-за чего его стенки растягиваются, и наблюдается переполнение желудочка кровью.
При этом происходит повышение давления крови в мелких и крупных сосудах легких, в легочной артерии, которая отходит от правого предсердия.
Таким образом, сердце старается проталкивать кровь в легочную артерию с высоким давлением, но у него не получается. Это приводит к застою венозной крови в головном мозге, печени, подкожно-жировой клетчатке, почках и других внутренних органах.
Правожелудочковая сердечная недостаточность имеет специфические признаки. Но этой проблемой в качестве отдельного заболевания интересуются не так давно. Изучать ее начали после появления новых технологий для исследования сердца.
Патология может быть вызвана болезнями легких, сосудов и самого правого желудочка. Это говорит о том, что у тех, кто страдает заболеваниями легких, возникает легочное сердце.
Первичное течение болезни встречается очень редко. Обычно это связано с патологиями врожденного характера.
Недостаточность правого желудочка может протекать в двух формах:
- Острой. Она характеризуется резким развитием в течение нескольких дней, а чаще часов. Больной при этом находится в тяжелом состоянии и требует срочной помощи врача.
- Хронической. Такое течение правожелудочковой недостаточности возможно, если пациент на протяжении длительного времени страдает хроническими патологиями органов дыхательной системы, а также перенес определенные заболевания сердца.
Острая правожелудочковая недостаточность резко нарушает кровообращение и ухудшает состояние больного. При хроническом процессе постепенно ослабевают силы организма, в правом желудочке развивается гипертрофия, которая затем распространяется на правое предсердие и застаивается кровь в левом отделе сердца. Происходит развитие хронической формы сердечной недостаточности, осложненной поражением камер сердца.
Человек в такой ситуации не может сохранить нормальное самочувствие даже с помощью лекарств, поэтому желательно обратиться за помощью врачей на ранних стадиях развития заболевания.
Отсутствие терапии сердечной недостаточности и основного заболевания рано или поздно приведет в гибели человека. Как быстро это случится, зависит от особенностей организма больного.
Причины развития
Развитие острого легочного сердца само по себе невозможно. Это состояние вызывается другими патологическими процессами в организме. Оно обычно связано с:
- массивной тромбоэмболией легочной артерии;
- клапанным напряженным пневмотораксом;
- тяжелым приступом бронхиальной астмы;
- тотальной острой пневмонией;
- инфарктом правого желудочка;
- миокардитом;
- разрывом перегородки между желудочками.
Хроническое течение недостаточности правого желудочка наблюдается в результате:
- Патологий дыхательной системы в виде эмфиземы, астмы, бронхита, саркоидоза, бронхоэктазы.
- Болезней позвоночника, которые ограничивают подвижность грудной клетки. Это происходит при сколиозе, болезни Бехтерева.
- Полиомиелита, аутоиммунных заболеваний, которые нарушают работу нервно-мышечной системы.
- Патологических процессов в малом круге кровообращения. Недостаточность возникает при высоком давлении в легочной артерии, закупорке тромбом, васкулитах, опухолевых процессах, аневризме аорты.
- Врожденных пороков сердца, при которых правый желудочек страдает от повышенной нагрузки. Это может быть связано с недостаточностью трикуспидального клапана и другими.
- Выраженного ожирения, приводящего к снижению амплитуды движения грудной клетки.
Также в случае левожелудочковой недостаточности возможно присоединение правожелудочковой. Это возможно, если тяжелые расстройства легочного кровообращения привели к повышению давления в легочной артерии, чем вызвали перегрузку правого отдела сердца.
Характерные симптомы
Острая правожелудочковая сердечная недостаточность вызывает легочную гипертензию, которая постепенно уменьшает выброс крови левым желудочком.
Пациент в таких условиях страдает от различных симптомов:
- увеличивается частота сокращений сердца;
- снижаются показатели давления в артериях;
- беспокоит проблема нехватки воздуха;
- повышается проницаемость капилляров, что приводит к отеку легких;
- набухают и пульсируют яремные вены;
- синее кожный покров в связи с недостаточным кровоснабжением мелких сосудов. По этой же причине снижается температура кожи.
Постепенно нарушается ток крови и в большом круге кровообращения, из-за чего:
- печень увеличивается в размере и ее капсула натягивается, что сопровождается болями справа под ребрами;
- отекают нижние конечности, а позже и передняя брюшная стенка;
- скапливается жидкость в грудной полости и животе;
- нарушается поступление крови к почкам;
- уменьшается выработка мочи.
Так как возникает нарушение оттока крови из сосудов головного мозга, развиваются психические нарушения. Правожелудочковая недостаточность может иметь симптомы, связанные с развитием гастрита и гипертонии.
Постановка диагноза
Правожелудочковая сердечная недостаточность диагностируется с учетом:
- изменений, выявленных на внешнем осмотре;
- наличия расширений сердечных границ;
- систолического шума, усиливающегося во время вдоха;
- тахикардии;
- ослабления пульса;
- изменений в показателях электрокардиограммы;
- характерного затемнения на рентгене.
Необходимость в радикальных методах лечения определяют с помощью:
- пробы шестиминутной ходьбы;
- эхокардиографии;
- измерения давления в легочной артерии;
- допплерографии;
- компьютерной и магнитно-резонансной томографии;
- мониторинга функционирования правого желудочка.
Также проводят дифференциальную диагностику с патологиями легких, обладающими похожи механизмом развития.
Терапия
Острая форма болезни требует срочного вмешательства врачей. Неотложная помощь при острой правожелудочковой недостаточности заключается в немедленной ликвидации причины проблемы:
- растворяют или удаляют хирургическим путем тромб, в случае закупорки им легочной артерии;
- снижают давление, применяя Эуфиллин или ганглиоблокаторы;
- лечат шоковое состояние с помощью симпатомиметиков и внутривенных растворов;
- восстанавливают ток крови по коронарным артериям в случае инфаркта миокарда;
- при воспалении легких назначают антибактериальные препараты широкого спектра действия;
- во время напряженного пневмоторакса дренируют плевральные полости;
- для устранения астматического статуса применяют большие дозы глюкокортикостероидов.
При хронической форме правожелудочковой недостаточности лечение будет несколько другим. Чтобы уменьшить выраженность застойных процессов применяют диуретическую терапию.
Если у больного имеются врожденные пороки, то необходимо срочно выполнить оперативное вмешательство с пересадкой сердца или комплекса сердце-легкие.
Стабилизации давления в легочной артерии добиваются:
- Антагонистами кальция вроде Нифедипина или Дилтиазема. Они способствуют расслаблению гладкой мускулатуры сосудов и бронхов и повышают устойчивость сердечной мышцы к недостаточному поступлению кислорода.
- Ингибиторами ангиотензинпревращающего фермента. Проводят лечение Капотеном, Эналаприлом. Их воздействие основано на уменьшении нагрузки на правый желудочек объема циркулирующей крови и сопротивления в легочной артерии.
- Нитратами в виде изосорбида-динитрата. С их помощью уменьшают количество венозной крови, возвращающейся к правому предсердию.
- Альфа-адреноблокаторами. Препараты способствуют расслаблению артерий и вен, снижению периферического сопротивления сосудов.
Если к хронической правожелудочковой недостаточности присоединилась мерцательная аритмия, то не обойтись без сердечных гликозидов.
Прогноз
Спрогнозировать последствия патологии можно в зависимости от сопутствующих заболеваний и поражений внутренних органов. Хуже всего протекает болезнь, при которой наблюдается первичная легочная гипертензия и повторяются тромбоэмболии.
При хронической недостаточности в стадии декомпенсации продолжительность жизни больного около трех лет.
Часто патологический процесс имеет неблагоприятный исход. При отсутствии своевременной помощи вероятность гибели больного очень высока. Даже если приступ удалось купировать, развиваются неблагоприятные осложнения, которые связаны с недостаточным поступлением крови к органам и тканям. Это сопровождается необратимыми изменениями в них.
При правильной и своевременной помощи можно добиться увеличения продолжительности жизни больного и улучшения ее качества. Хоть избавиться от патологии и невозможно, но благодаря возможностям современной медицины можно значительно улучшить самочувствие.
Правожелудочковая недостаточность сердца
Симптоматика правожелудочковой сердечной недостаточности четко выражена, проигнорировать ее невозможно. Умение распознавать симптомы заболевания, возникающие на различных стадиях, позволяет избежать развития опасных осложнений, приводящих к необратимым процессам и смерти.
Симптомы разных стадий
Правосторонняя сердечная недостаточность – хроническая патология. Она возникает при дисфункции сердечных мышц в правом отделе миокарда. При возникновении симптомов больной нуждается в экстренной врачебной помощи. Моментально обращаются к терапевту те, кто знает признаки опасного заболевания.
Классификация патологии зависит от места ее локализации. Различают 2 типа сердечной недостаточности:
- правожелудочковую (легочное сердце);
- левожелудочковую.
| Тип заболевания | Место локализации | Причины возникновения | Последствия |
|---|---|---|---|
| Левожелудочковая | Поражает левый отдел миокарда. | Вызывается снижением коронарного кровообращения, инфекционными заболеваниями, тахикардией, аритмией. | Левый желудочек перегружен. В легочном круге кровообращение образуется застой. Вызывает сердечную астму, отек легких, кардиогенный шок. |
| Правожелудочковая | Нарушается функционирование правого отдела миокарда. | Проявляется при легочной тромбоэмболии, затяжной астме, двухсторонней пневмонии, легочном сердце, перикардитах. | Правый желудочек перегружен. Застойные явления возникают в большом круге кровообращения. Кровь в изобилии наполняет органы, но с трудом выходит из них. Печень увеличивается, ноги отекают, возникает цианоз, в легких развиваются опасные для жизни осложнения. |
Существует 2 формы патологии:
- хроническая;
- острая правожелудочковая недостаточность.
Правосторонняя недостаточность – вторичная болезнь. Ей предшествует левожелудочковая сердечная недостаточность. У большинства пациентов правожелудочковая и левосторонняя недостаточность протекают совместно. Но не исключены случаи, когда сердечная недостаточность справа возникает изолировано.
На ранних этапах симптомы заболевания обусловлены застойными явлениями в малом круге кровообращения. Правожелудочковая недостаточность сопровождается:
- тахикардией (спонтанным нарастанием сердечного ритма);
- артериальной гипотонией (устойчивым снижением давления);
- одышкой, недостатком воздуха;
- давящими болями в области сердца;
- отеками конечностей;
- пониженной температурой кожных покровов (холодностью рук и ног);
- цианозом (кожные покровы в области носогубного треугольника, рук и ног приобретают синюшный оттенок);
- сниженным тургором кожных покровов;
- набуханием и пульсацией яремных вен (в положении лежа);
- высокой проницаемостью сосудов;
- отеком легких;
- тошнотно-рвотным синдромом;
- обмороками;
- слабостью, утомляемостью.
Эти симптомы неизменны на всех этапах развития патологии. Когда правожелудочковая сердечная недостаточность переходит в осложненные формы, они усугубляются. К ним подключаются симптомы застоявшейся крови в большом круге кровообращения.
Пациенты страдают от:
- Чувства тяжести и болезненности в правом подреберье, возникающего из-за разбухания печени.
- Гипертонии.
- Отеков.
- Олигурии – нарушенного кровотока в почках.
- Сниженной выработки мочи, вызванной задержкой жидкости.
- Сердечной астмы, спровоцированной избыточным количеством крови в венозных сосудах и капиллярах легких.
- Расширения и набухания шейных вен в положении лежа и сидя.
- Психических расстройств, вызванных нарушенным оттоком венозной крови из головного мозга и кислородным голоданием.
- Гастрита и других заболеваний пищеварительной системы.
- Потери аппетита и веса.
- Асцита (чрезмерного накопления жидкости в полости живота).
- Гидроторакса (выпота жидкости в грудной клетке).
Месторасположение отеков
Отечность – первый признак правосторонней сердечной недостаточности. Отеки образуются в органах, удаленных от сердца:
- Прежде всего, отечность затрагивает нижние конечности. Сначала отекает область голеностопного сустава. Потом в патологический процесс вовлекаются голени и бедра.
- При тяжелых формах заболевания, отек, поднимаясь вверх по телу, распространяется и по брюшной стенке.
- У мужчин отмечают отечность мошонки.
- В процесс втягиваются руки, грудная клетка и область шеи.
- Развивается отечность живота (асцит), грудной полости (гидроторакс).
- Возникает отек легких.
Когда давление в левом предсердии и легочных капиллярах поднимается до критических значений, жидкость начинает просачиваться сквозь сосудистые стенки. Она заполняет легочные пузырьки и просветы.
При отеке легких одышка перерастает в удушье. Пациент приходит в возбуждение, принимает вынужденную сидячую позу, приносящую облегчение. Кожные покровы бледнеют, слизистые оболочки приобретают цианотичный (фиолетовый) оттенок.
Яремные вены набухают. Развивается тахикардия или аритмия. Усиленный кашель сопровождается отделением пенистой мокроты с кровяными включениями. При выслушивании обнаруживаются разнохарактерные влажные хрипы. Врач дифференцирует отек легких от бронхиальной астмы. При его развитии требуется срочное диагностирование и незамедлительное лечение.
В начале развития патологии ноги и другие части тела отекают к концу дня. Позднее отечность становится устойчивым явлением. Она распространяется по всему телу, вызывая анасарци.
Жидкость накапливается в сердечной сумке и брюшной полости, что приводит к образованию «лягушачьего живота». Одномоментно в животе собирается до 1,5-2 л отечной жидкости.
Гидроторакс – опасное для жизни осложнение. При выходе 1 литра жидкости в плевру легкие сжимаются, дыхание затрудняется, возникает гипоксия и удушье. Без экстренной медицинской помощи шансов выжить у больного нет.
По тяжести признаков заболевание разделили на 3 стадии. Для каждой из них характерна своя симптоматика.
| Стадия | Симптомы |
|---|---|
| Начальная | При физической активности возникает одышка, учащается сердцебиение. В покое патология течет бессимптомно. |
| Средняя | |
| Терминальная | Тяжелая неизлечимая форма болезни, при которой возникли необратимые патологические трансформации в различных органах. Происходит нарушение обменных процессов, приводящих к истощению. |
Кроме этого, тяжесть симптоматики позволяет выделить еще 4 стадии течения заболевания:
| Степень | Признаки |
|---|---|
| I | Проходит скрыто, без внешних признаков. |
| II | Отмечают появление хрипов. |
| III | Количество хрипов нарастает. |
| IV | Давление падает до критических отметок. Развивается кардиогенный шок. |
Особенности острой правожелудочковой недостаточности
Обострение заболевания вызывают патологии, неожиданно ограничивающие свободу передвижения кровотока в легочном круге кровообращения.
К основным факторам, провоцирующим развития острой формы заболевания, относят:
- затяжные, тяжело текущие астматические состояния;
- тромбоэмболию легочной артерии;
- закупорку трахеи или бронхов чужеродным телом;
- пневмомедиастинум;
- сосредоточение воздуха в полости плевры;
- двухстороннюю сливную пневмонию;
- спадание альвеол;
- выпот в грудной полости;
- расстройство дыхания у младенцев;
- любые патологии, которым сопутствует обостренная дыхательная недостаточность.
Острая правожелудочковая недостаточность образуется при пороках сердца со сниженным легочным кровообращением. Ее появление провоцирует процедура переливания цитратной крови, которую выполняют быстро, не вводя кальций и новокаин.
Она развивается, когда гипертонические инъекции либо контрастные вещества, предназначенные для рентгенологического обследования, при внутривенном введении вливаются моментально. Ускоренное введение препаратов вызывает усиление сопротивляемости и спазм сосудов, относящихся к легочному кругу кровообращения.
Острая форма правосторонней сердечной недостаточности сопровождается следующими симптомами:
- отеками на ногах;
- одышкой;
- удушьем;
- цианозом;
- синусовой тахикардией;
- вздутием вен на шее;
- сильной пульсацией внутренней яремной вены;
- увеличением печени;
- возникновением болевого синдрома в правом подреберье;
- нарушенным сердечным ритмом;
- сбившимся дыханием;
- стеснением за грудиной;
- сердечными болями;
- выступанием холодного пота на кожных покровах;
- расширением правого желудочка;
- слабым пульсом;
- увеличением центрального венозного давления;
- тахикардией.
Обострение развивается внезапно. При его появлении доминируют признаки заболевания, которое спровоцировало возникновение правосторонней сердечной недостаточности.
Острые застойные проявления, возникшие в большом круге кровообращения, приводят к почечной недостаточности. Биохимия крови указывает на нарушенное функционирование печени и почек.
Иногда у пациентов резко падает артериальное давление, что вызывает шок. Из-за слабого кровообращения, на кожных покровах конечностей появляется синюшность.
При возникновении признаков обострения нужно срочно вызывать скорую помощь. Стремительное развитие патологии заканчивается необратимым процессом в организме – отеком легких. Избежать летального исхода удается, если врач своевременно окажет медицинскую помощь больному.
Лечение
Методика, выбранная лечащим врачом, будет основана на причине, вызвавшей сердечную недостаточность. Существует целый ряд препаратов, которые направлены на восстановление сократительной функции миокарда и на уменьшение симптомов. В случае, если медикаментозная терапия не принесла ожидаемых результатов, больного в плановом порядке готовят к операции.
Терапия сердечной недостаточности правожелудочкового типа должна назначаться врачом-кардиологом только после тщательной диагностики больного. Многие симптомы и клинические проявления не допускают приема некоторых групп препаратов. К примеру, при венозном застое в большом круге, при увеличении печени, одышке, набухании шейных вен прием препаратов, относящихся к группе диуретиков и вазодилататоров, противопоказан.
В лечении используют только слабые мочегонные средства в минимальной дозировке, установленной врачом. Вазодилататоры нельзя применять, потому как они снижают сердечный выброс, чем еще больше усугубляют патологию.
После приема некоторых препаратов у больного наблюдают рефракторную гипотонию. в таком случае применима внутриаортальная контрпульсация, инфузия допамина, вспомогательное кровообращение. В этом же случае вводят плазму или плазмозаменители вместе с добутамином и артериальным вазодилататором, чтобы увеличить преднагрузку на правый желудочек.
Правожелудочковая недостаточность – патология, требующая правильного лечения и строго врачебного контроля. Знание симптомов, своевременное обращение к доктору и терапия – факторы, продлевающие жизнь пациентов, позволяющие им вернуться к привычной жизни.
Для подготовки материала использовались следующие источники информации.
Хроническая правожелудочковая сердечная недостаточность.
Хроническая правожелудочковая сердечная недостаточность (ХПСН) развивается постепенно, в течение нескольких месяцев, при хронических заболеваниях, которые протекают с нагрузкой на правый желудочек, и характеризуется венозным застоем в большом круге кровообращения. Чаще всего она присоединяется к левожелудочковой недостаточности вследствие глубоких нарушений легочного кровообращения, повышения давления в легочной артерии и перегрузки правых отделов сердца. Изолированная хроническая правожелудочковая недостаточность может возникнуть при хронических заболеваниях органов дыхания (легочное сердце), при пороках сердца, приводящих к перегрузке правого желудочка (недостаточность трехстворчатого клапана, стеноз и недостаточность клапанов легочной артерии) или правого предсердия (трикуспидаль-ный стеноз), при констриктивном или выпотном перикардите и др.
Проведите расспрос больного.
Важным признаком хронической правожелудочковой сердечной недостаточности являются отеки. Основной механизм развития сердечных отеков – повышение гидростатического давления в капиллярах и замедление кровотока, что обусловливает транссудацию жидкости в ткани. В происхождении отеков играют роль и другие факторы: нарушение нормальной регуляции водно-электролитного обмена из-за активации системы «альдостерон-антидиуре-тический гормон», что приводит к задержке воды и натрия; расстройство функции печени, сопровождающееся нарушением синтеза альбумина, из-за чего снижается онкотическое давление. Сердечные отеки вначале могут быть скрытыми. Задержка жидкости (иногда до 5 литров) не сразу проявляется видимыми отеками, а выражается в быстром увеличении массы тела и уменьшении выделения мочи. Видимые отеки обычно появляются вначале на стопах и голенях (к концу дня), а по мере нарастания сердечной недостаточности становятся все более стойкими, значительными, распространяются на бедра, поясницу, брюшную стенку. Сердечный отек склонен к смещению вниз, поэтому у больных, которые сидят или ходят, больше отекают ноги, у лежащих на спине – область крестца, у лежащих преимущественно на правом боку – правая сторона.
При тяжелой недостаточности происходит скопление жидкости и в серозных полостях. Гидроторакс (скопление жидкости в плевральной полости) может быть правосторонним или двухсторонним. Гидроперикард (скопление жидкости в полости перикарда) редко бывает значительным. Асцит (скопление жидкости в брюшной полости) наблюдается обычно при длительном существовании правожелудочковой недостаточности и венозном застое в печени.
Сердцебиение при правожелудочковой сердечной недостаточности возникает рефлекторно, вследствие повышения давления в устье полых вен (рефлекс Бейнбриджа).
Больные жалуются также па тяжесть, реже – на боли в правом подреберье (из-за венозного застоя в печени происходит ее увеличение и растяжение глиссоновой капсулы), увеличение живота из-за асцита.
Быстрая утомляемость, снижение физической и умственной работоспособности, повышенная раздражительность, расстройство сна, депрессивное состояние обусловлены низким сердечным выбросом, уменьшением кровоснабжения головного мозга, нарушением функции центральной нервной системы.
Изменения со стороны желудочно-кишечного тракта (тошнота, иногда рвота, потеря аппетита, метеоризм, склонность к запорам и др.) связаны с развитием застойного гастрита, а также с нарушением функции печени.
Олигурия (уменьшение суточного количества мочи), никтурия (преобладание ночного диуреза над дневным) развиваются из-за венозного застоя в почках.
Проведите общий осмотр больного,
При ХПСН наблюдаются:
– акроцианоз, иногда желтушный оттенок кожи, что связано с нарушением функции печени из-за веночного застоя;
– отеки подкожной клетчатки сердечного происхождения, которые следует дифференцировать от почечных отеков;
– набухание шейных вен, связанное с застоем крови в венозной системе большого круга кровообращения;
– сердечная кахексия (выраженное истощение), развивающаяся при тяжелой прогрессирующей хронической сердечной недостаточности на поздней стадии; обусловлена диспептическими расстройствами и обменными нарушениями (нарушение всасывания в связи с развитием застойного гастрита, нарушение функции печени), которые приводят к потере массы тела;
– трофические язвы голеней (в поздней стадии тяжелой сердечной недостаточности).
Проведите исследование сердечно-сосудистой системы.
Признаки ХПСН, выявляемые при исследовании сердечно-сосудистой системы:
– смещение правой границы относительной тупости сердца кнаружи;
– расширение поперечника сердца за счет правого компонента;
– ослабление I тона в 4 точке аускультации;
– ритм галопа в 4 точке аускультации;
– систолический шум в 4 точке аускультации, усиливающийся на вдохе (симптом Риверо-Корвалло);
– пульс частый, аритмичный, слабого наполнения, малый;
– систолическое артериальное давление понижено, диастолическое – в норме или повышено, пульсовое – понижено;
– венозное давление повышено.
Проведите исследование органов брюшной полости.
Признаки ХПСН, выявляемые при исследовании органов брюшной полости:
– наличие свободной жидкости в брюшной полости;
– печень увеличена, болезненна, край ее мягкоэластической консистенции, ровный. При надавливании на печень происходит набухание шейных вен из-за повышения венозного давления (симптом Плеша). Длительная и тяжелая правоже-лудочковая сердечная недостаточность приводит к развитию фиброза печени (кардиального цирроза). При этом край ее становится плотным, острым, а размеры более постоянными.
Оцените данные ЭКГ-исследования.
При ЭКГ регистрируются:
– тахикардия, иногда нарушение ритма;
– признаки гипертрофии правого предсердия: заострение и увеличение амплитуды зубца Р в отведениях I, II, aVF, V1-2;
– признаки гипертрофии правого желудочка: отклонение электрической оси сердца вправо, увеличение амплитуды зубца R в отведениях V1-2, углубление зубца S в V5-6, уменьшение амплитуды зубца Т и интервала ST в V1-2;
– изменения, характерные для основного заболевания.
Оцените данные ЭхоКГ.
При проведении ЭхоКГ отмечаются:
– дилатация полостей правого желудочка и правого предсердия;
– уменьшение ударного объема правого желудочка;
– ЭхоКГ-пришакп основного заболевания.
Недостаточность обоих желудочков сердца
Недостаточность обоих желудочков характеризуется признаками застоя в большом и малом кругах кровообращения. Если ослаблению правого желудочка предшествует левожелудочковая недостаточность, то с развитием застоя в большом круге одышка уменьшается. В поздней стадии сердечной недостаточности возникают анатомические и функциональные изменения в различных органах и тканях в связи с их гипоксией. Происходит значительное увеличение сердца, развиваются пневмофиброз и кардиальный цирроз, кахексия и др. Нередко наблюдаются трофические язвы ног, пролежни, присоединяется инфекция. Часто развивается пневмония, протекающая атипично, малосимптомно.
Современная классификация хронической сердечной недостаточности
В России широко используется классификация хронической сердечной недостаточности В.Х. Василенко и Н.Д. Стражеско. В этой классификации отражены характер изменений, стадийность процесса и проявления хронической сердечной недостаточности (таблица 6).
Симптомы правожелудочковой недостаточности и терапия
При сердечной недостаточности снижается сократительная способность сердечной мышцы, что сопровождается возникновением застойных явлений в малом или большом круге кровообращения. Выделяют смешанную, левожелудочковую и правожелудочковую сердечную недостаточность. Правожелудочковая недостаточность провоцирует застойные процессы в большом круге кровообращения, ограничивая, таким образом, выброс крови в малый круг.
Симптомы и проявления правожелудочковой недостаточности
Правожелудочковая сердечная недостаточность может проявляться в острой и хронической форме. При этом симптоматика может отличаться.
Изменения в работе миокарда при хронической форме заболевания длительное время могут перекрываться компенсаторными механизмами. При этом возрастает сила и частота сокращений, вследствие расширения диаметра капилляров снижается диастолическое давление.
Однако компенсаторные способности ограничены. В дальнейшем наблюдается снижение объема выбрасываемой крови, увеличение накапливающейся крови в желудочках, переполнение желудочков в момент диастолы. Это приводит к растяжению сердечных волокон. Таким образом развивается патологическая гипертрофия миокарда.
После компенсации наступает стадия декомпенсации, сопровождающаяся процессами дистрофии и склерозирования. Сердцу не хватает питания, так как оно не получает в достаточном объеме кровь.
На начальной стадии правожелудочковая недостаточность проявляет себя следующим образом:
- Учащение сокращений;
- Возникновение отеков;
- Снижение температуры в конечностях.
Отечность постепенно нарастает, становится все более стойкой. Изначально она возникает в нижних конечностях у тех, кто много времени проводит на ногах, а у лежачих пациентов наблюдается в области крестца. По мере развития сердечной недостаточности, отеки могут подниматься выше, распространяясь на область бедер, стенку брюшины, поясничную область. Следствием длительно текущей патологии может стать асцит – скопление жидкости в брюшной полости.
Также заболевание проявляет себя гипотермией конечностей и набуханием вен на шее. Изначально расширение вен наблюдается только в положении лежа, однако по мере нарастания симптомов, это происходит и в положении сидя, так как давление в венах все больше увеличивается.
При диагностике обнаруживается увеличение печени. Пальпация печени сопровождается болезненностью. При стремительно развивающейся сердечной недостаточности могут возникать резкие боли, локализующиеся под ребрами. Они связаны с растяжением печеночной капсулы. Как правило, на работе органа эти изменения не сказываются. При тяжелой форме патологии может развиться фиброз печени, сопровождающийся уплотнением края органа.
Недостаточность правого желудочка может развиваться на фоне митральных пороков сердца, эфиземы легких и т.д.
Острая форма заболевания
Острая форма заболевания сопровождается возникновением легочной гипертензии, в результате приводящей к уменьшению объема крови, выбрасываемой желудочком.
Острая правожелудочковая недостаточность чаще возникает на фоне тромбоэмболии легочной артерии. Застой крови проявляется тем же признаками:
- Болью под ребрами с правой стороны грудины;
- Снижением АД;
- Пульсирующими венами на шее;
- Одышкой;
- Посинением кожных покровов.
В сравнении с левожелудочковой сердечной недостаточностью декомпенсация наступает раньше, так как компенсаторные механизмы правого желудочка меньше. Это связано с тем, что левый желудочек – самый мощный отдел сердца. В то же время при левожелудочковой недостаточности все патологические процессы протекают намного быстрее.
Неотложная помощь при острой правожелудочковой недостаточности
При возникновении признаков приступа необходимо сразу вызвать бригаду скорой помощи. До того как она прибудет, верхнюю половину туловища следует приподнять. Важно обеспечить доступ кислорода: открыть окна, а также развязать галстук и расстегнуть воротник. Человеку следует обеспечить полный покой. На нижние конечности накладывают венозные жгуты на 30 минут.
Методы диагностики
Сердечная недостаточность является следствием других заболеваний сердца, поэтому при диагностике внимание уделяется имеющимся в анамнезе данным, а также выявлению имеющихся нарушений.
На самой ранней стадии на развитие патологии могут указывать быстрая утомляемость и одышка.
В анамнезе у таких пациентов зачастую присутствует ишемическая болезнь сердца, инфаркты миокарда, патологии невыявленной этиологии, ревматические атаки.
К специфическим признакам, указывающим на развитие сердечной недостаточности, относятся: отеки в области голеностопного сустава, асцит, прослушивание 3 тона сердца, а также размытые границы сердца.
Электрокардиограмма позволяет выявить гипертрофические изменения, плохое кровоснабжение и аритмии. Состояние деятельности миокарда определяется не только в покое, но и с нагрузкой. Такие обследования, подразумевающие постепенное нарастание нагрузки, позволяют выявить резервный потенциал сердечной мышцы.
Проведение эхокардиографии позволяет определить причину патологии и оценить, в какой степени сердце выполняет свою функцию по перекачиванию крови.
Магнитно-резонансная томография дает возможность выявить ишемическую болезнь сердца, имеющиеся пороки (как врожденные, так и приобретенные) и другие проблемы.
При тяжелом течении проводятся дополнительные исследования, позволяющие выявить нарушения, которые затронули другие внутренние органы.
Принципы лечения
Лечение подразумевает устранение следующих проблем:
- Предупреждение перегрузки сердца;
- Устранение симптоматики;
- Устранение последствий.
Основное лечение должно быть направлено на устранение первопричины. Это может быть ишемическая болезнь сердца, гипертония, миокардит и т.д.
При тромбоэмболии необходимо экстренное удаление тромба, которое выполняется хирургическим путем либо путем растворения.
- Эуфиллин и ганглиоблокаторы необходимы для уменьшения легочной гипертензии.
- Шоковое состояние снимается симпатомиметиками.
- Лечение инфаркта подразумевает восстановление нормального кровоснабжения коронарных сосудов.
- Антибактериальные препараты назначаются при пневмонии.
Нередко проблема может быть решена только при помощи хирургического вмешательства. Это актуально при пороках сердца, сердечной аневризме.
Острая правожелудочковая недостаточность, а также хроническая форма при тяжелом течении подразумевают постельный режим, отсутствие физических нагрузок и психического напряжения. В иных случаях допустимы нагрузки, которые не будут нарушать нормальное самочувствие.
Следует ограничивать потребление жидкости, так как обильное питье будет провоцировать еще большие отеки. Пить следует не более 500-600 мл в сутки, также следует отказаться от потребления соли. Пища должна легко усваиваться и быть насыщенной витаминами.
Лечение хронической формы может быть дополнено диуретической терапией. При присоединении симптомов мерцательной аритмии назначают сердечные гликозиды.
Медикаментозное лечение включает в себя следующие препараты:
- Сердечные гликозиды. Это препараты, действие которых направлено на увеличение сократительной способности миокарда, они повышают переносимость физических нагрузок.
- Вазодилататоры и ингибиторы АПФ. Позволяют снизить тонус сосудов, способствуют расширению артерий и вен, в результате чего снижается сопротивление сосудов и увеличивается объем выбрасываемой крови.
- Нитраты. Под их воздействием улучшается наполнение желудочков кровью, расширяются артерии, увеличивается выброс крови.
- Диуретические препараты. Стимулируют вывод жидкости из организма, снижая отечность.
- Бета-адреноблокаторы. Приводят к снижению частоты сокращений, нормализуют питание сердечной мышцы кровью, увеличивают объем выброса.
- Антикоагулянты. Предотвращают образование в сосудах тромбов.
- Препараты, направленные на улучшение метаболических процессов в миокарде.
Пациентам, у которых выявлена сердечная недостаточность, важно изменить свой образ жизни:
- Привести к норме вес. Избыточная масса тела осложняет состояние пациента, увеличивая нагрузку на сердце.
- Соблюдение диеты.
- Обязательны физические нагрузки, регламентированные врачом.
- Избавление от вредных привычек.